L'électricité n'a jamais été aussi présente pour traiter les troubles du système nerveux. Qu'elles soient innovantes ou réactualisées, les techniques de stimulation cérébrale sauvent des vies.
Placer des électrodes sur le crâne d’un patient et lui administrer des électrochocs: la technique réveille des souvenirs de mauvais traitements en psychiatrie dignes du film Vol au-dessus d’un nid de coucou, de Miloš Forman. La stimulation électrique est pourtant de plus en plus présente dans l’arsenal médical, que ce soit la stimulation cérébrale profonde (SCP) contre la maladie de Parkinson ou l’électroconvulsivothérapie (ECT) contre les dépressions persistantes. La mauvaise réputation de ces thérapies appartient désormais au passé grâce à des approches plus rigoureuses et scientifiques. Avec le progrès des neurosciences, leurs mécanismes d’action sont maintenant mieux compris.
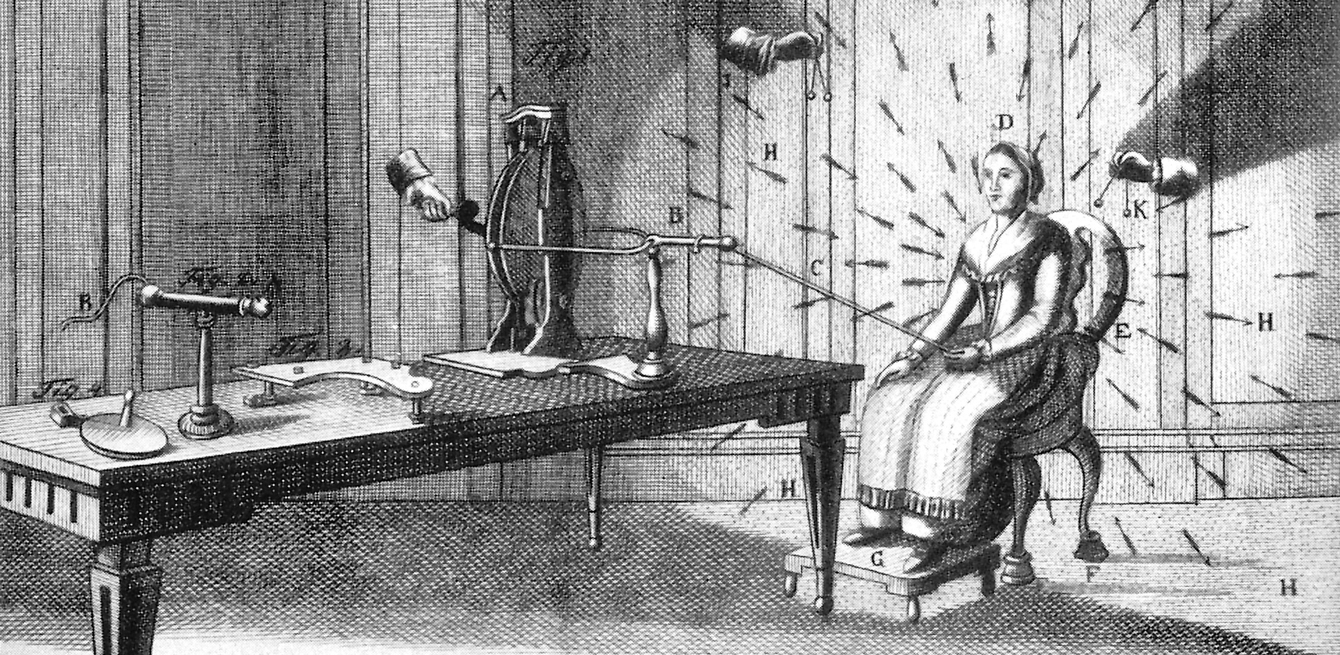
Il faut remonter au XVIIIe siècle, lorsque les lois de l’électricité sont énoncées, pour voir apparaître la première utilisation de l’électricité à des fins thérapeutiques ou de bien-être. «À l’époque, l’électricité est vue comme un fluide animal qui parcourt les nerfs. Le véritable secret de la vie!» raconte le Prof. Vincent Barras, historien de la médecine à l’Institut des humanités en médecine CHUV-UNIL.
Les bienfaits de l’électricité sur le corps humain sont pressentis et des établissements proposant des bains d’électricité ouvrent leurs portes. L’électricité intéresse la médecine pour les maladies dites nerveuses comme la «neurasthénie», mais pas encore pour traiter la «folie».
La médecine aliéniste — ancêtre de la psychiatrie actuelle — s’intéresse au concept du choc, en faisant l’hypothèse qu’une «secousse» peut en quelque sorte remettre les idées en place: injection de la malaria pour obtenir des pics de fièvre, pratique du coma insulinique ou de chocs médicamenteux. L’idée est de provoquer une sorte de crise épileptique afin de réajuster les foyers aberrants qui seraient à l’origine de la crise. Parallèlement à ces tentatives thérapeutiques héroïques, les connaissances de la physiologie du système nerveux progressent, en particulier via la stimulation électrique expérimentale du système nerveux. La découverte du potentiel d’action — modèle électrique de la conduction nerveuse — en est un bon exemple.
«Forts de ces connaissances, les psychiatres vont tenter d’utiliser l’électricité, en la liant au concept du choc, pour traiter les patients», poursuit Vincent Barras.
Les premiers électrochocs sont appliqués avec succès à un patient souffrant de schizophrénie en 1938, sans son consentement puisqu’il n’est nullement d’usage de le demander à cette époque. Par la suite, la technique est utilisée pour différentes pathologies mentales, en particulier la dépression grave. Elle est aussi testée dans certaines situations où la limite entre l’idéologie et les conceptions scientifiques n’est pas nettement tranchée ; lors de visées répressives. «L’électrochoc a été considéré comme le symbole des abus de la psychiatrie dès les années 1950. Il a par ailleurs été remis en question sur le plan thérapeutique avec l’arrivée des premiers neuroleptiques dans ces mêmes années», indique Vincent Barras. Leurs effets secondaires ont alors été jugés bien moindres et l’ECT quelque peu délaissée. Mais, tout au long de cette période, certains psychiatres sont restés convaincus de l’efficacité de la technique, y compris en Suisse, et ont continué à la faire évoluer.
C’est dans les années 1950 que les trois principaux groupes de psychotropes (neuroleptiques, antidépresseurs et anxiolytiques) ont été découverts. Ils ont profondément modifié les traitements psychiatriques. Pour la première fois, des médicaments efficaces venaient compléter les traitements psychothérapeutiques basés sur la parole. Depuis, peu d’innovations thérapeutiques majeures
ont vu le jour en psychiatrie. C’est dans ce contexte que les ECT intéressent à nouveau comme objet de recherche, puisque leur efficacité est, dans certaines situations cliniques, restée supérieure à celle des médicaments. Si elles n’ont jamais été entièrement abandonnées
au CHUV, depuis 2013, les ECT sont effectuées dans une unité spécialisée, sous l’impulsion du Prof. Armin von Gunten et du Dr Jean-Frédéric Mall, responsable de l’Unité ECT du Département de psychiatrie. Ce dernier explique ainsi la méthode:
«Deux électrodes sont placées sur le crâne du patient et une décharge électrique stimulant certaines zones du cerveau est appliquée pour induire une crise épileptique. C’est le seul point commun avec les années 1930.»
L’ECT est toujours effectuée avec le consentement du patient et peut être proposée de façon précoce lorsqu’une réponse rapide est nécessaire. Le patient est désormais traité sous anesthésie. La technicité a également évolué, alors que «les paramètres électriques utilisés à l’époque pouvaient provoquer des effets secondaires importants. Aujourd’hui, les protocoles ne sont plus les mêmes et ils sont adaptés à chaque patient». Ces évolutions ont limité les effets secondaires, qui se résument principalement, selon le Dr Mall, à des pertes de mémoire à court terme, «totalement réversibles». L’ECT fonctionne pour d’autres pathologies psychiatriques comme la bipolarité ou la schizophrénie.
Si les mécanismes d’action de l’ECT ne sont pas encore totalement compris, les neurosciences ont remarquablement progressé pour cartographier précisément le cerveau et attribuer à chaque réseau de neurones des rôles dans les fonctions cognitives, motrices et sensorielles et leurs maladies associées.
Le Prof. Bogdan Draganski, neurologue au Service de neurologie et directeur du laboratoire de neuro-imagerie LREN au sein du Département de neurosciences cliniques du CHUV, se veut rassurant: «L’ECT ne détruit pas le cerveau, bien au contraire!» L’hippocampe, structure cérébrale reconnue pour être impliquée dans la dépression, perd des neurones pendant la phase dépressive. Grâce à l’imagerie cérébrale, le chercheur a pu démontrer que cette diminution de volume est atténuée:
«L’ECT stimule la naissance de nouveaux neurones – la neurogenèse – selon un coefficient de dix!»
La stimulation cérébrale profonde (SCP) a une cible neurobiologique plus précise que l’ECT. Elle consiste à implanter une électrode au cœur des zones cérébrales dysfonctionnelles pour moduler les voies neuronales par stimulation.
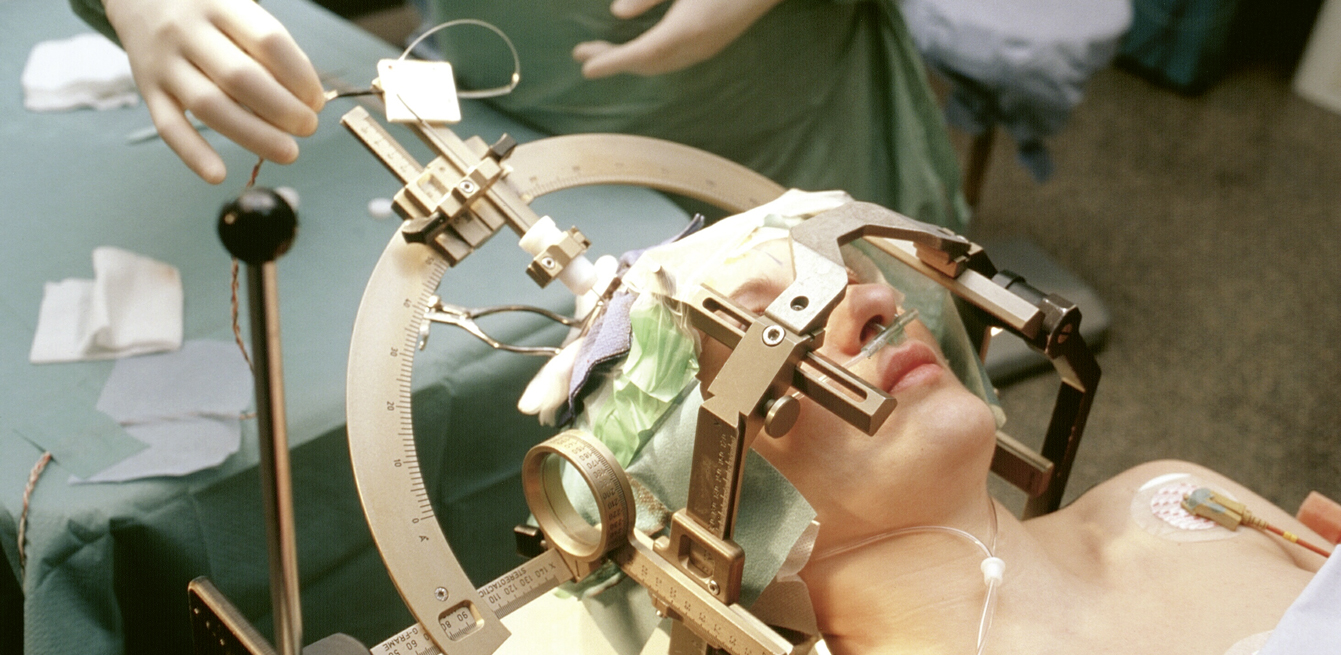
La technique est efficace pour la maladie de Parkinson et les douleurs chroniques, mais elle pourrait également avoir des effets sur les dystonies, les troubles obsessionnels compulsifs, l’épilepsie, la dépression, l’addiction, les troubles du comportement alimentaire ou encore le syndrome de Gilles de la Tourette. Une liste impressionnante d’applications possibles qui laisse à penser que tout est traitable par la SCP. La Prof. Jocelyne Bloch, neurochirurgienne au CHUV, acquiesce:
«La technique semble marcher pour beaucoup de neuropathologies, mais seuls les effets sur les douleurs chroniques et les pathologies du mouvement qui comprennent la maladie de Parkinson, les tremblements et la dystonie sont actuellement reconnus, donc remboursés par les assurances.»
Les mécanismes cellulaires et moléculaires restent incertains, mais le ciblage des voies neuronales est clairement au cœur de cette technique. Pour preuve, les neurochirurgiens doivent ajuster l’emplacement des électrodes au millimètre près pendant ou après l’opération. «Les électrodes de stimulation sont désormais directionnelles, elles permettent de modifier l’orientation du champ électrique sans déplacer l’électrode. À l’avenir, nous pourrons même enregistrer l’effet de la stimulation en temps réel afin de personnaliser le traitement pour chaque patient», précise Jocelyne Bloch. Une technique en adéquation avec les approches neuroscientifiques, dont les applications futures pourraient aller bien au-delà des maladies du tremblement. Certains voient dans la SCP un moyen d’augmenter les aptitudes humaines. De quoi, peut-être, alimenter l’imaginaire d’une nouvelle génération de cinéastes.
Afin de faire progresser les électrothérapies qui traitent les maladies mentales et neurodégénératives, il s’agit de mieux comprendre quels types de neurones sont impliqués et dans quelles régions cérébrales ils se situent, pour pouvoir les moduler spécifiquement. Si l’utilisation de l’électricité pour stimuler les voies neuronales à titre expérimental permet de «dégrossir» la question, elle n’est pas l’outil idéal en raison de son manque de spécificité. En effet, les champs électriques émanant d’une électrode déposée dans un tissu cérébral contenant une grande variété cellulaire vont inévitable-ment stimuler plusieurs types de cellules en même temps.
Il existe néanmoins des outils génétiques destinés à la recherche qui permettent de manipuler artificiellement et
de manière spécifique l’activité des réseaux de neurones en imitant l’effet de l’électricité par la lumière: l’optogénétique. Grâce à elle, le groupe de Christian Lüscher, professeur en neurosciences à l’Université de Genève, a identifié les voies neuronales impliquées dans l’addiction à la cocaïne. En soumettant ces voies neuronales à des protocoles de stimulation lumineuse de type SCP, les chercheurs sont parvenus à supprimer l’addiction chez des souris de laboratoire. «Nous sommes même allés plus loin! Grâce aux résultats obtenus avec l’optogénétique, nous avons pu mettre en place un protocole de SCP électrique en combinaison avec une substance pharmacologique faisant appel à la plasticité neuronale pour contrer l’addiction sur le long terme chez la souris», ajoute le Prof. Lüscher. Une étude en phase préclinique sur le primate, étape précédant les essais sur l’humain, est en cours.
L’optogénétique est déjà testée sur l’homme dans un autre contexte. Le groupe de recherche de Botond Roska, de l’Institut Friedrich Miescher, à Bâle, l’utilise en effet pour soigner la rétinite pigmentaire, une maladie rare pouvant mener à la cécité. Grâce à l’envoi de lumière à travers l’œil, les chercheurs parviennent à atteindre le système nerveux central sans avoir recours à l’électricité ni à une chirurgie invasive comme celle pratiquée pour la SCP. L’étude est actuellement en phase clinique.